

ICU(集中治療部、Intensive care unit)は、本館3階の一角を占め、全4床のベッドを有しています。
専任医師を1名配属し、看護体制上は師長以下14名により2:1体制(患者2名に看護師1名専任配置)で運営しています。
管理体制は、いわゆるsemi-closed ICU形式で、各科主治医にICU科医師が診療をサポートする体制を取っています。休日夜間も管理者が常駐し、主治医、ICU科医師と連絡を取りながら治療を行います。
入室症例は、救急/転院搬送された重症例や重症化した院内症例、重篤な合併症を有する、あるいは侵襲の大きな定期術後症例などです。
定期術後症例以外では、緊急手術、クモ膜下出血、血栓溶解療法や血管内治療を行った急性期脳梗塞、急性心筋梗塞、敗血症性ショック、ARDS、急性腎傷害、急性中毒、心停止蘇生後症候群などが対象で、特に人工呼吸や繊細な循環管理、IABP、(V-A, V-V)ECMO、急性血液浄化、低体温療法などを行っています。
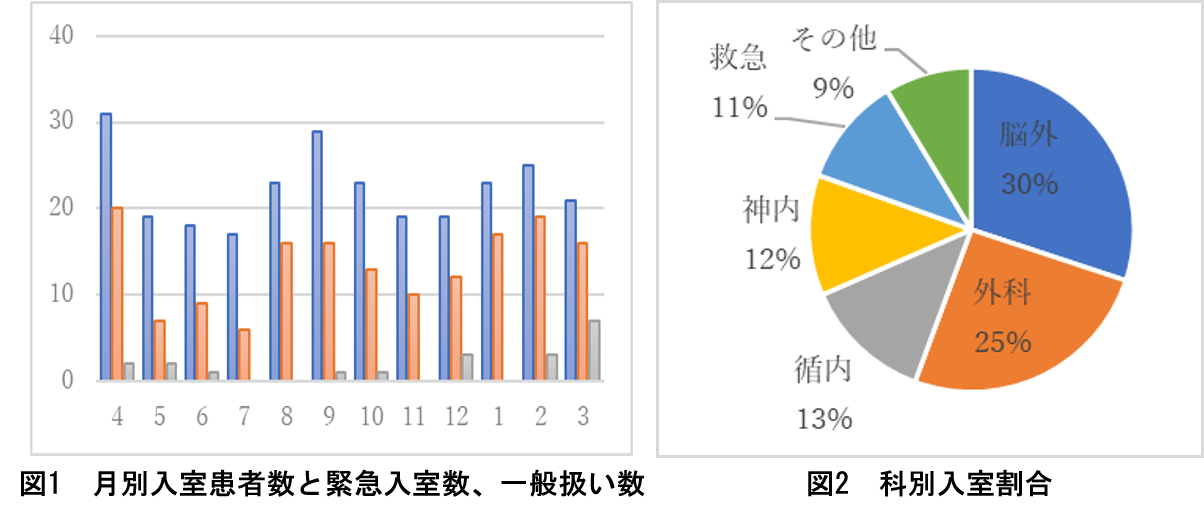
令和元年度のICU入室総数は267で、前年度から14ポイント減少しました。緊急入室率が6割と高率であり、予定手術後の入室が減少したことが主因と考えています(図1)。診療科別では、脳神経外科、外科、循環器内科、脳神経内科、救急科の5科で9割を占めました(図2)。外科以外の診療科では、大半が緊急入室症例でした。
ICUでは、毎朝カンファレンスを行っています。参加者は、各科主治医、ICU科医師、救急科医師、麻酔科医師、臨床研修医、ICU看護師、救急部看護師、理学療法士らです。ここでは入室患者の主病態と前日からの経過を元に、様々な視点からその時点での問題点を明らかにするとともに、介入を検討し共有します。
ICU患者は状態変化が速いため、カンファレンス以外にも臨機応変に、かつ他診療科医師や臨床工学技士、呼吸/栄養サポートチームなどと協力して診療に当たっています。
また、ICU退室症例、特にベッドコントロールで緊急退室となった症例を中心に、適宜(カルテ回診を含む)回診を行い、再増悪の予防や早期認知、必要時のICU早期再入室を心掛けています。
そして何より、診療科や職種の垣根なく、気軽に相談し合えるICUでありたいと思っています。